Introducción
El prolapso de los órganos pélvicos es el descenso de uno o más de ellos (útero, vagina, vejiga o intestinos) a través de la pared y el orificio vaginal, debido al defecto de los tejidos de soporte1,2. Se encuentra asociado a incontinencia urinaria de esfuerzo en el 23,19% al 38% de los casos2,3.
Su prevalencia varía entre el 30% y el 40%4,5, y es más frecuente en las mujeres con histerectomía (68,38%). Predominan los prolapsos de grado I (56,5%) y II (56,5%), seguidos de los de grado III (14,3%) y IV (3,37%)2. Se asocia a tasas anuales de cirugía de 10 a 30 por 10.000 mujeres6, de las cuales el 13%3 al 29,2%4 requieren una segunda cirugía.
El diagnóstico de prolapso de los órganos genitales se basa en la combinación de síntomas y los hallazgos en la exploración física2. Los síntomas típicamente incluyen ver o sentir un «bulto» vaginal, o la sensación de abultamiento o protrusión vaginal, presión pélvica o pesadez, anormalidad en la micción o la defecación, y disfunción sexual2,7–9.
El tratamiento de los prolapsos genitales constituye un verdadero desafío, debido a la existencia de múltiples opciones terapéuticas, incluyendo el manejo expectante, las medidas conservadoras y la cirugía2,7. La elección de la terapia debe basarse en la magnitud de los síntomas, su impacto en la calidad de vida y en las actividades cotidianas, y las expectativas de la mujer7. En el tratamiento médico conservador se incluyen la expectación, la fisioterapia del piso pélvico y el uso de pesarios4,7,10.
El aumento de la longevidad de las mujeres, que en la actualidad muestra una tendencia creciente, ha llevado a un incremento en la prevalencia del prolapso de órganos genitales, relacionándose con afectación de la calidad de vida, los lazos familiares, la salud sexual y la autoestima de las mujeres2,7,10,11, sin que la cirugía ofrezca siempre la mejor solución.
Las recurrencias de los prolapsos de la pared anterior son del 22%, de la posterior del 24% y de la apical del 30%12, y estos porcentajes aumentan después de la primera cirugía, por lo que resulta lógico pensar en opciones terapéuticas no quirúrgicas, constituyéndose los pesarios vaginales en la primera alternativa7. Estos dispositivos proporcionan apoyo anatómico y pueden ser utilizados de manera temporal o permanente, proporcionando una adecuada solución en las mujeres que no tienen indicación quirúrgica o sin intención de operarse, en aquellas con problemas quirúrgicos o en espera de la cirugía, cuando los médicos los prefieren a la cirugía, en las jóvenes con interés reproductivo y si existe necesidad de conseguir o continuar un embarazo7,13,14.
Entre las ventajas del uso de los pesarios para el tratamiento del prolapso de los órganos pélvicos sobresale que ayudan a evitar la progresión o el empeoramiento del prolapso, disminuyen el impacto sobre el suelo pélvico durante el ejercicio (además de evitar la aparición de incontinencia urinaria con el esfuerzo deportivo), facilitan la rehabilitación del suelo pélvico y retrasan e incluso evitan la necesidad de cirugía7.
Los pesarios están fabricados en plástico o silicona, con infinidad de formas y tamaños, diseñados de manera específica para tratar los síntomas de los diferentes tipos y grados de prolapso o incontinencia urinaria7,14,15. Es importante elegir el más grande que se pueda utilizar, de tal modo que la mujer se sienta cómoda, preferiblemente que le quede bien ajustado sin ser percibido7,16.
Las complicaciones descritas con el uso del pesario incluyen aumento de la secreción vaginal, infección vaginal, erosión y úlceras vaginales, impactación en la vagina, fístulas (vesico-vaginal o recto-vaginal), peritonitis, complicaciones intestinales, hidronefrosis, atipias citológicas inflamatorias, incarceración del pesario y cáncer vaginal, entre otras7,14–17.
Teniendo en cuenta que los pesarios podrían ofrecer una rápida solución respecto a otras opciones de manejo, la presente investigación busca evaluar la mejoría en la calidad de vida y en la salud sexual de las mujeres con prolapso genital de grado II o mayor tratadas con pesarios.
Método
Diseño y población
Se realizó un estudio de corte transversal en el que se incluyeron todas las mujeres con diagnóstico de menopausia (≥ 12 meses de amenorrea) que asistieron a consulta por prolapso genital y que fueron tratadas con pesario. Estas fueron atendidas en dos clínicas de uroginecología de atención de tercer nivel, de carácter privado y universitario, que atienden a personas pertenecientes a los regímenes de aseguramiento contributivo y subsidiado por el Estado en el Sistema de Seguridad Social en el Eje Cafetero (Armenia y Pereira), de Colombia, entre el 1 de enero de 2022 y el 31 de enero de 2025. Se utilizó un muestreo consecutivo estricto (sin cálculo de tamaño muestral). Se excluyeron las mujeres con cáncer ginecológico, enfermedad neurológica invalidante o impedimento físico que dificultara el uso del pesario, enfermedades psiquiátricas, intervenidas quirúrgicamente en las 6 semanas anteriores al estudio, con antecedente de disfunciones sexuales, con bajo nivel de escolaridad, con cuestionarios incompletos o mal diligenciados, y las que no desearon participar.
Procedimiento
Para la recolección de la información se contrataron tres auxiliares de enfermería, que fueron entrenadas en el proceso de captación de pacientes y diligenciamiento de los cuestionarios. A las mujeres que cumplían con los criterios de selección y aceptaron participar en el estudio, una enfermera profesional contratada para esta investigación les explicaba los objetivos de la investigación y les solicitaba diligenciar el consentimiento informado, garantizándoles la confidencialidad del manejo de la información. Una vez firmado el consentimiento informado, un médico especialista en ginecología se encargó de evaluar y diligenciar los cuestionarios Menopause Rating Scale (MRS) e Índice de Función Sexual Femenina (IFSF).
A las mujeres se les entregaron dichos cuestionarios, que fueron autoadministrados y devueltos inmediatamente a las enfermeras que conformaban el equipo de investigación. Ambos cuestionarios fueron cumplimentados antes de la inserción del pesario y luego de pasados 6 meses de su uso.
Una vez recolectados los datos de las pacientes, todo fue ingresado y organizado en una tabla de Excel para su codificación, y así proceder al análisis estadístico.
La escala MRS para calidad de vida en la menopausia consiste en un cuestionario estandarizado de autoevaluación conformado por 11 ítems que evalúan tres dimensiones: síntomas somáticos, psicológicos y urogenitales18. Los síntomas somáticos incluyen bochornos, sudoración excesiva, molestias cardiacas, trastornos del sueño y molestias musculares y de las articulaciones (ítems 1-3 y 11); los síntomas psicológicos incluyen estado depresivo, irritabilidad, ansiedad y cansancio físico y mental (ítems 4-7); y los síntomas urogenitales incluyen problemas sexuales, problemas de vejiga y sequedad vaginal (ítems 8-10). A cada ítem se le otorgan de 0 a 4 puntos (0 = ausente, 1 = leve, 2 = moderado, 3 = grave, 4 = muy grave), obteniendo un puntaje total de la MRS que oscila entre 0 (asintomática) y 44 (grado máximo de trastorno por síntomas menopáusicos)18,19. La sumatoria de las medias de los ítems citados establecen la puntuación de cada una de las dimensiones, y la sumatoria de los datos obtenidos en las tres dimensiones establece el puntaje total o dimensión global de la escala19,20. Cuanto mayor sea la cifra obtenida, mayor es el deterioro de la calidad de vida18–20.
La MRS se considera un excelente instrumento de medición de la calidad de vida de la mujer en el climaterio, debido a que consta de un breve cuestionario que es contestado directamente por la encuestada, sin posibilidad de sesgo de los encuestadores21–23. La escala está disponible en varios idiomas y ha sido validada en diversos países, lo cual ha permitido establecer unos valores estándares para diferentes poblaciones22–25. En Latinoamérica, los promedios establecidos son 10,4 ± 8,8 para el puntaje total, 4,1 ± 3,6 para el dominio somático, 4,9 ± 4,5 para la esfera psicológica y 1,4 ± 2,2 para los síntomas urogenitales24–26.
El IFSF es el cuestionario más utilizado para evaluar las dificultades sexuales femeninas27. Incluye 19 preguntas que evalúan la actividad sexual de la mujer en las últimas 4 semanas. Las preguntas se reúnen en seis dominios: deseo (ítems 1-2), excitación (ítems 3-6), lubricación (ítems 7-10), orgasmo (ítems 11-13), satisfacción (ítems 14-16) y dolor (ítems 17-19)27,28. El puntaje de cada dominio se multiplica por un factor, y al final de la suma aritmética de los dominios se obtiene el promedio definitivo. Cuanto mayor sea el puntaje, mejor sexualidad27–29. Una puntuación total de IFSF < 26,55 significa riesgo de función sexual deteriorada28.
Intervención
En todos los casos se utilizó un pesario en anillo de silicona con diafragma, el cual se retiraba, limpiaba y volvía a insertar, mensualmente, por la misma paciente. La talla del pesario se ajustó al tamaño más grande que le resultara cómodo y le ofreciera suficiente sujeción.
Las mujeres siguieron terapia con estrógeno local intravaginal con promestrieno al 1% a dosis de 1 g cada 3 días, al acostarse para dormir, así como el uso de un lubricante a base de agua para facilitar la inserción del pesario.
Variables medidas
Se consideraron variables sociodemográficas (edad, raza, nivel de escolaridad, estrato socioeconómico, estado civil, área de residencia, ocupación, afiliación al sistema general de seguridad social en salud, condición espiritual o religiosa); peso, talla e índice de masa corporal; hábitos (tabaquismo, ingesta de alcohol y consumo de sustancias psicoactivas); variables de comportamiento sexual (orientación sexual, edad de la primera relación sexual, frecuencia promedio de relaciones sexuales mensuales, tiempo de convivencia en pareja, antecedente de abuso sexual o violencia sexual en el matrimonio, pareja con disfunción sexual); variables de salud sexual y reproductiva (edad del primer parto, paridad, número de embarazos, edad promedio de la menopausia, uso de terapia hormonal de la menopausia; antecedente de enfermedades crónicas; antecedente de histerectomía o salpingectomía; frecuencia de los síntomas motivo de consulta; y tasa de satisfacción y complicaciones del uso del pesario. Se indagaron también las preguntas de los dominios de la MRS y del IFSF.
Análisis estadístico
El análisis estadístico se llevó a cabo con el software IBM SPSS Statistics versión 24.0 (SPSS Inc., Chicago, Illinois, USA). Se realizó un análisis univariado de la media y la desviación estándar para las variables cuantitativas, y de frecuencia absoluta y relativa para las cualitativas. En las comparaciones entre grupos se utilizó la prueba t de Student, y la significación estadística se denotó con un valor de p < 0,05. Los resultados se exponen de manera agrupada para el total de la población.
Aspectos éticos
El estudio fue aprobado por el Comité de Ética (Acta de aprobación CSF-27102021, con fecha 21 de octubre de 2021) y cumplió con las consideraciones éticas para la investigación en seres humanos. Se garantizó la confidencialidad del manejo de los datos.
Resultados
En el periodo de estudio se atendieron 17.982 mujeres, de las cuales 12.309 (68,45%) estaban en posmenopausia; de estas, 5907 (47,98%) presentaban prolapso genital y 3006 (24,42%) incontinencia urinaria. De las 5907 mujeres en posmenopausia con prolapso genital, 1862 se retiraron de forma voluntaria y en el resto se aplicaron los criterios de inclusión y exclusión establecidos. Al final quedaron 162 mujeres que firmaron el consentimiento informado y fueron incluidas en el estudio para el análisis definitivo (Fig. 1).
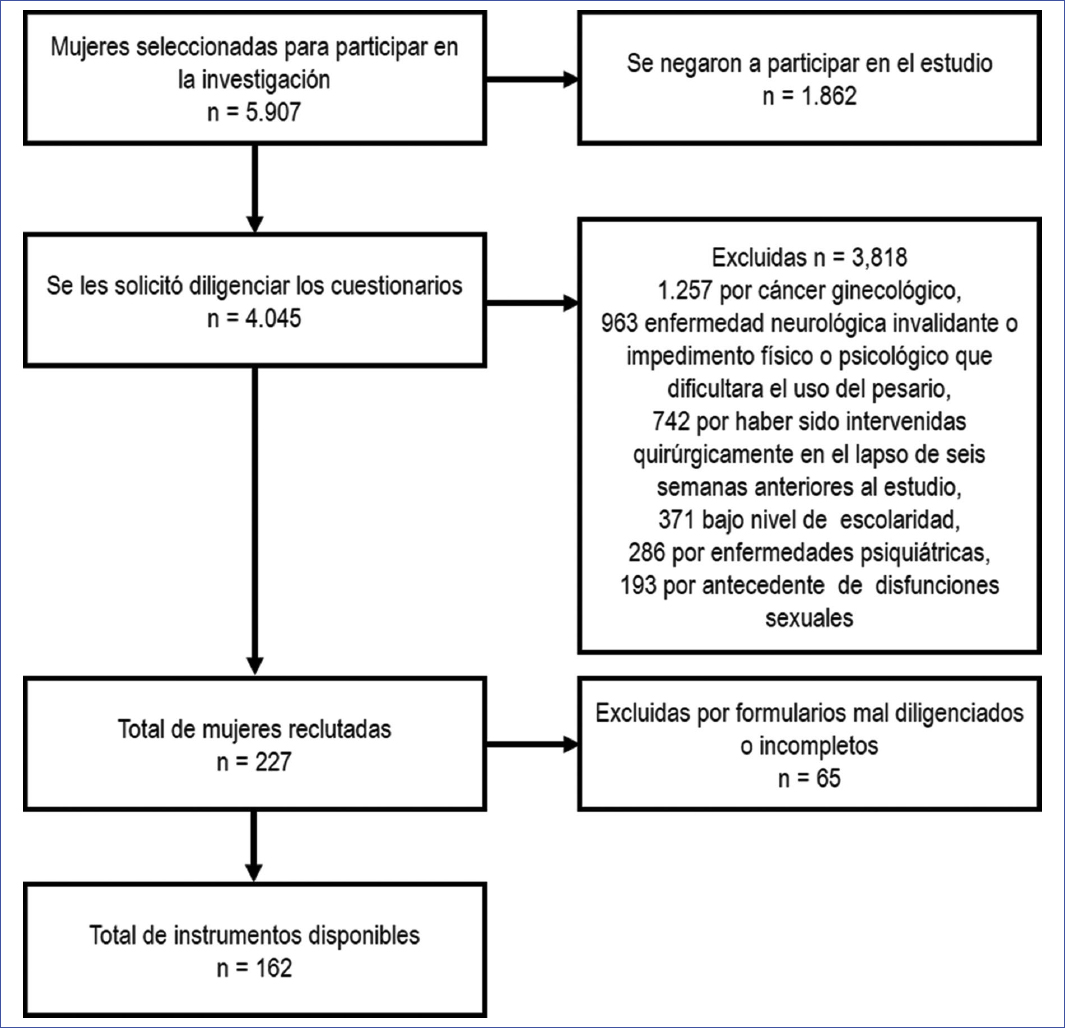
Figura 1. Diagrama de flujo de la población reclutada para el estudio. DE: desviación estándar: IMC: índice de masa corporal.
En cuanto a las características sociodemográficas, la edad media de las participantes fue de 53,79 ± 4,32 años (rango: 45-72), el 87,65% profesaban la religión católica, el 76,54% pertenecían al régimen contributivo de seguridad social en salud y el 72,22% residían en el área urbana. En la tabla 1 se detallan todas las características sociodemográficas.
Tabla 1. Características sociodemográficas de las mujeres que usan pesario incluidas en el estudio (Eje Cafetero, Colombia, 2022-2025)
| Variables | n (%) |
|---|---|
| Edad, años, media ± DE | 53,79 ± 4,32 |
| Peso, kg, media ± DE | 73,51 ± 5,68 |
| Talla, m, media ± DE | 1,63 ± 0,59 |
| IMC, media ± DE | 26,87 ± 4,35 |
| Raza | |
| Blanca | 92 (56,79) |
| Afrocolombiana | 68 (41,97) |
| Indígena | 2 (1,23) |
| Nivel de escolaridad | |
| Primaria | 18 (11,11) |
| Secundaria | 87 (57,89) |
| Técnica | 34 (20,98) |
| Universitaria | 23 (14,19) |
| Estado civil | |
| Casada | 102 (62,96) |
| Unión libre Soltera | 49 (30,24) 11 (6,79) |
| Estrato socioeconómico | |
| Alto | 24 (14,81) |
| Medio | 84 (51,85) |
| Bajo | 54 (33,33) |
| Ocupación | |
| Ama de casa | 77 (47,53) |
| Empleada | 43 (26,54) |
| Desempleada | 23 (14,19) |
| Pensionada | 19 (11,72) |
|
DE: desviación estándar: IMC: índice de masa corporal. |
|
Respecto a los hábitos, el 17,9% eran fumadoras, con una mediana de 10 cigarrillos diarios (rango: 0-15); la ingesta de alcohol alcanzó el 83,95% y el consumo de sustancias psicoactivas el 6,17%.
En el comportamiento sexual, la orientación sexual fue de predominio heterosexual (86,41%). En relación con el inicio de la actividad sexual, la edad promedio fue de 16,74 ± 2,31 años (rango: 12-24). A la pregunta «¿cuántas veces tuvo relaciones sexuales coitales el mes pasado?» (periodo definido como el lapso de los 30 días anteriores), la mediana fue de tres veces por mes (rango: 0 y 4). El tiempo promedio de convivencia en pareja fue de 25,89 ± 14,65 años (rango: 12-27).
El 15,43% de las mujeres informaron haber sufrido alguna forma de violencia sexual a lo largo de la vida, mientras que el 9,25% reportaron abuso sexual por parte de la pareja. El 66,04% manifestaron que la pareja presentaba alguna disfunción sexual.
En las variables de salud sexual y reproductiva, la edad del primer parto fue de 17,48 ± 5,93 años (rango: 15-30), con una mediana de 5 hijos en la paridad (rango: 0-15). La mediana en el número de embarazos fue de 7 (rango: 0-18).
La edad promedio de la menopausia fue de 49,87 ± 4,65 años (rango: 42-54), con predominio de la menopausia natural (80,86%). El uso de terapia hormonal de la menopausia se detectó en el 19,13%.
La histerectomía se encontró en el 36,41% de las participantes y la salpingectomía bilateral en el 24,07%. En las enfermedades crónicas predominaron la obesidad (43,2%), la hipertensión arterial (35,18%), la dislipidemia (38,39%), la osteoporosis (29,62%), el hipotiroidismo (12,34%) y la diabetes (9,87%).
El síntoma predominante por el cual consultaron las pacientes fue la sensación de bulto vaginal (80,86%; n = 131/162), seguido de sensación de vaciado miccional incompleto (77,77%; n = 126/162) (Tabla 2).
Tabla 2. Síntomas que motivaron a consultar en mujeres usuarias de pesario (Eje Cafetero, Colombia, 2022-2025)
| Síntoma | n (%) |
|---|---|
| Sensación de bulto vaginal | 131 (80,86) |
| Sensación de vaciado miccional incompleto | 126 (77,77) |
| Dispareunia | 115 (70,98) |
| Dolor pélvico | 104 (64,19) |
| Incontinencia urinaria | 61 (37,65) |
| Polaquiuria | 55 (33,95) |
| Aumento de la frecuencia miccional diurna | 52 (32,09) |
| Disuria | 49 (30,24) |
| Urgencia miccional | 48 (29,62) |
| Leucorrea | 46 (28,39) |
| Dificultad defecatoria | 41 (25,3) |
| Nocturia | 38 (23,45) |
| Constipación | 37 (22,83) |
| Tenesmo | 25 (15,43) |
| Ulceración cervical | 23 (14,19) |
El 38,88% (n = 63/162) de las mujeres participantes presentaron prolapso de grado II, el 48,14% (n = 78/162) de grado III y el 12,96% (n = 21/162) de grado IV. El mayor número de mujeres usuarias de pesario pertenece al grupo de edad de más de 60 años (69,13%; n = 112/162).
La puntuación promedio de la MRS, en la población total de 162 mujeres, antes del uso del pesario fue de 25,04 ± 15,08 puntos (rango: 12,46-34,56). Los síntomas que muestran mayor gravedad son los del dominio psicológico, con una media de 9,26 ± 5,71 puntos (Tabla 3). Luego de 6 meses de uso del pesario la puntuación promedio de la MRS disminuyó a 12,48 ± 8,01 (rango: 8,76-19,25). Los síntomas que muestran menor gravedad son los del dominio somático, con 3,87 ± 2,76 puntos (Tabla 4).
Tabla 3. Puntaje de la Menopause Rating Scale (MRS) en las mujeres antes del uso del pesario (Eje Cafetero, Colombia, 2022-2025)
| Dominio | Síntomas | Puntaje de síntomas | Puntaje de dominios |
|---|---|---|---|
| Somático | Bochornos | 1,52 ± 1,43 | 8,27 ± 5,04 |
| Palpitaciones | 1,95 ± 0,74 | ||
| Trastornos del sueño | 2,63 ± 1,08 | ||
| Molestias osteomusculares | 2,17 ± 1,79 | ||
| Psicológico | Depresión | 2,14 ± 1,56 | 9,26 ± 5,71 |
| Irritabilidad | 1,78 ± 1,27 | ||
| Ansiedad | 3,15 ± 1,63 | ||
| Cansancio | 2,19 ± 1,25 | ||
| Urogenital | Problemas sexuales | 2,89 ± 1,56 | 7,51 ± 4,33 |
| Problemas de vejiga | 2,65 ± 1,42 | ||
| Sequedad vaginal | 1,97 ± 1,35 | ||
| Total | 25,04 ± 15,08 | ||
Tabla 4. Puntaje de la Menopause Rating Scale (MRS) en las mujeres después del uso del pesario (Eje Cafetero, Colombia, 2022-2025)
| Dominio | Síntomas | Puntaje de síntomas | Puntaje de dominios |
|---|---|---|---|
| Somático | Bochornos | 1,02 ± 0,75 | 3,87 ± 2,76 |
| Palpitaciones | 0,78 ± 0,42 | ||
| Trastornos del sueño | 1,05 ± 0,78 | ||
| Molestias osteomusculares | 1,02 ± 0,81 | ||
| Psicológico | Depresión | 1,23 ± 0,93 | 4,45 ± 2,91 |
| Irritabilidad | 1,06 ± 0,85 | ||
| Ansiedad | 1,07 ± 0,51 | ||
| Cansancio | 1,09 ± 0,62 | ||
| Urogenital | Problemas sexuales | 1,57 ± 0,92 | 4,16 ± 2,34 |
| Problemas de vejiga | 1,31 ± 0,73 | ||
| Sequedad vaginal | 1,28 ± 0,69 | ||
| Total | 12,48 ± 8,01 | ||
La caracterización de la gravedad de la sintomatología menopaúsica en las mujeres estudiadas reportó que el 11,72% (n = 19/162) manifestaron molestias leves, el 17,28% (n = 28/162) molestias moderadas, el 30,86% (n = 50/162) molestias graves, el 34,56% (n = 56/162) molestias muy graves y el 5,55% (n = 9/162) no reportaron molestias.
En aquellas mujeres cuya pareja se involucró para el manejo del pesario se observó una mayor disminución en la puntuación global de la MRS (10,9 ± 3,75 puntos), en comparación con las que no tuvieron participación de la pareja (13,87 ± 6,42 puntos) (p < 0,001).
La puntuación global de la MRS reportó una mejor calidad de vida en las mujeres que usaban el pesario y tenían actividad sexual cuatro o más veces por mes, en comparación con las que tenían menor actividad sexual coital mensual (p < 0,039).
La puntuación promedio del IFSF, en la población total de 162 mujeres, fue de 22,68 ± 7,77 puntos (rango: 15,98-27,46) antes del uso del pesario. El dominio de deseo mostró la puntuación más baja (3,21 ± 0,96) y el de orgasmo las más alta (3,99 ± 1,35) (Tabla 5).
Tabla 5. Puntuación del Índice de Función Sexual Femenina (IFSF) en las mujeres antes y después del uso del pesario (Eje Cafetero, Colombia, 2022-2025)
| Dominio | Antes del uso del pesario | Después de 6 meses de uso del pesario |
|---|---|---|
| Deseo | 3,21 ± 0,96 | 3,92 ± 0,97 |
| Excitación | 3,96 ± 0,48 | 4,24 ± 1,54 |
| Lubricación | 3,84 ± 1,23 | 4,37 ± 1,62 |
| Orgasmo | 3,99 ± 1,35 | 4,19 ± 1,25 |
| Satisfacción | 3,87 ± 2,13 | 4,13 ± 1,57 |
| Dolor | 3,81 ± 1,62 | 4,29 ± 1,36 |
| Puntaje total | 22,68 ± 7,77 | 25,14 ± 8,31 |
La prevalencia de disfunción sexual en el grupo estudiado fue del 85,18% (n = 138/162). La disfunción sexual presente con más frecuencia fue el trastorno del deseo (85,18%; n = 138/162), seguido del trastorno de dolor (77,77%; n = 126/162) y, en tercer lugar, la alteración de la lubricación (65,43%; n = 106/162). El 10,49% presentaron una disfunción sexual, el 64,19% dos y el 25,3% tres o más disfunciones sexuales, con una mediana de dos (rango: 1-4) disfunciones sexuales por mujer.
A los 6 meses del seguimiento, la puntuación total del IFSF alcanzó una media de 25,14 ± 8,31 puntos (rango: 19,74-29,67). La puntuación más alta se observó en el dominio de lubricación (4,37 ± 1,62) (Tabla 5). La prevalencia de disfunción sexual disminuyó al 40,12%, a expensas del dominio de deseo (40,12%), seguido del trastorno de la lubricación (32,71%) y del dolor (20,37%). El 30,24% presentaron una disfunción sexual, el 41,97% dos y el 12,96% tres o más disfunciones sexuales; el 14,81% no presentó ninguna.
Según el prolapso, los puntajes totales del IFSF fueron menores a medida que era mayor el grado de prolapso genital. Se obtuvo una media de 25,92 ± 7,83 puntos en las mujeres con prolapso de grado II, de 23,46 ± 8,52 puntos en las que tenían grado III y de 20,19 ± 6,48 puntos en aquellas con grado IV, observándose un mayor incremento en la prevalencia de disfunciones sexuales.
A los 6 meses de seguimiento, en la puntuación del IFSF se observaron diferencias estadísticamente significativas entre las mujeres con útero y sin útero (la mayor puntuación a favor de las mujeres con útero, p = 0,039). También se observaron diferencias significativas respecto a la edad de las participantes; en las menores de 60 años, la puntuación total del IFSF fue más alta que en las mayores de 60 años (p = 0,045). En relación con los aspectos generales de la salud sexual, el 88,88% afirmaron que el pesario había hecho su vida sexual más satisfactoria y más frecuente, en comparación con antes de su inserción (p = 0,003).
Se observó una satisfacción con el uso del pesario del 93,2% (n = 151/162) a los 6 meses de seguimiento. Como complicaciones por el uso del pesario se detectaron flujo vaginal (25,92%), erosión vaginal (21,6%), sangrado vaginal (9,87%), incontinencia urinaria de esfuerzo (8,02%), infección urinaria (4,32%), vaginitis (3,08%), dificultad en la micción (5,55%), dificultad en la defecación (6,79%) y dolor o molestia vaginal (2,46%). Todas fueron leves y no ameritaron el retiro del pesario, ya que se trataron exitosamente con terapias dirigidas, como tratamiento vaginal con estrógenos tópicos, antifúngicos locales, antibióticos y controles clínicos periódicos. No se detectó expulsión espontánea o repetida del pesario en ninguna paciente, y tampoco hubo quejas acerca de la colocación incómoda del mismo.
Discusión
En la presente investigación, la puntuación promedio de la MRS antes del uso del pesario (25,04 ± 15,08 puntos) indicaba un franco deterioro de la calidad de vida, a expensas de los síntomas psicológicos (9,26 ± 5,71 puntos). La caracterización de la gravedad de la sintomatología menopaúsica en las mujeres estudiadas reportó que cerca de tres cuartas partes de ellas presentaron molestias de moderadas a muy graves. A los 6 meses del uso del pesario hubo una importante disminución en la puntuación de la MRS (12,48 ± 8,01), siendo los síntomas de menor gravedad los del dominio somático (3,87 ± 2,76 puntos). Por otra parte, en relación con la salud sexual, la prevalencia de disfunción sexual en el grupo estudiado fue del 85,18%, a expensas del trastorno del deseo (85,18%) y del trastorno de dolor (77,77%). Según la gravedad o la progresión del grado de prolapso, disminuyó la puntuación en el IFSF y aumentó la prevalencia de disfunciones sexuales. La satisfacción con el uso del pesario alcanzó el 93,2% a los 6 meses de seguimiento.
El uso del pesario suele ser eficaz en muchas mujeres con prolapso genital, asociándose a mejoras en diversos parámetros clínicos, como la disminución de la sensación de bulto vaginal y la mejoría en la calidad de vida, e incluso algunas pacientes experimentan mejoras en los síntomas vesicales o intestinales, por lo que constituye un adecuado tratamiento conservador en pacientes geriátricas30.
En un ensayo clínico aleatorizado, controlado, de grupos paralelos y simple ciego, con 12 meses de seguimiento, realizado en Hong Kong por Cheung et al.31, se examinaron 311 mujeres y 276 fueron asignadas aleatoriamente de la siguiente manera: 137 al grupo control y 139 al grupo de pesario. Completaron el estudio 132 (95,0%) mujeres en el grupo de pesario y 128 (93,4%) en el grupo control. La conclusión aporta evidencia adicional sobre el tratamiento no quirúrgico del prolapso sintomático de órganos pélvicos, ya que los síntomas del prolapso y la calidad de vida mejoraron en las mujeres que utilizaron un pesario vaginal. Estos resultados son similares a los de Mao et al.32 en Pekín, quienes afirman que el pesario puede resolver eficazmente los síntomas de prolapso y la dificultad miccional, además de mejorar significativamente la calidad de vida de las mujeres. Con relación a estos resultados, la revisión sistemática de De Albuquerque Coelho et al.33 demuestra que el pesario puede producir un efecto positivo en la calidad de vida de las mujeres y mejorar significativamente la función sexual y la percepción corporal. Nuestros resultados se alinean con estos hallazgos luego de 6 de meses de seguimiento.
El impacto del pesario en la función sexual ha sido evaluado por Rantell34, y la evidencia sugiere que las mujeres sexualmente activas con el pesario inserto se sienten satisfechas y continúan con este método a largo plazo. Esto es similar a lo descrito en la revisión sistemática y metaanálisis de Wharton et al.35, cuyos resultados indican que, en las mujeres sexualmente activas, no hay evidencia de deterioro de la función sexual, y sí de mejoría, lo cual puede explicarse tanto por el favorable efecto del pesario en la mejoría de la sintomatología del prolapso como por la comodidad generada por su uso, sin impedimento para el desempeño de la actividad sexual coital.
Respecto a la satisfacción con el uso del pesario, en el estudio de Sitavarin et al.36, con 40 participantes con una edad promedio de 70,4 años, el 92,5% se mostraron satisfechas. Esto es similar a nuestros resultados, pero diferente de las tasas de satisfacción del 78,1% al mes y del 87,5% a los 6 meses registradas por Martin Lasnel et al.37 en Francia. Tal diferencia puede explicarse por la poca mejoría o efectividad del pesario en la corrección del prolapso, el tipo de pesario, la población participante y algunos aspectos socioculturales que pudieran afectar el adecuado uso del pesario.
Como complicaciones por el uso del pesario se detectaron flujo vaginal, erosión vaginal y sangrado vaginal, lo cual es concordante con lo descrito por Yang et al.38 en China, por Powers et al.39 en los Estados Unidos de América y por Espitia7,40 en Colombia. Por lo tanto, el uso del pesario se considera una terapia sencilla y segura.
Las principales fortalezas de esta investigación consisten en ser una de las primeras en evaluar la calidad de vida y la salud sexual en mujeres con prolapso genital que utilizan pesario, el número de la población de mujeres participantes y los instrumentos utilizados. Entre las debilidades destaca la ausencia de un grupo control concurrente y que, al tratarse de un estudio transversal, no se pueden establecer relaciones causales. Sin embargo, es una experiencia pionera en el uso del pesario en las mujeres mayores, al evaluar tanto la calidad de vida como la función sexual en mujeres en la posmenopausia, que día a día aumentan más en nuestro país.
Conclusiones
El uso de pesario en el tratamiento conservador del prolapso genital es un método eficaz y sencillo en la disminución de los síntomas vaginales, con amplio impacto positivo en la calidad de vida y la salud sexual en las mujeres en posmenopausia, con altas tasas de satisfacción y pocas complicaciones. Se requieren estudios prospectivos con grupo control para evaluar con mayor contundencia epidemiológica y estadística los verdaderos beneficios de este tratamiento a merced de todos los ginecólogos.
Agradecimientos
A mis profesores, los doctores C. Díaz-Támara y J. Sánchez-Angarita, por haber iluminado mi camino en la uroginecología, y a Hathor, Clínica Sexológica, por facilitar sus instalaciones y personal en estadística para ayudar a desarrollar esta investigación.
Financiamiento
El autor declara no haber recibido financiamiento para este estudio.
Conflicto de intereses
El autor declara no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. El autor declara que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki. Los procedimientos fueron autorizados por el Comité de Ética de la institución.
Confidencialidad, consentimiento informado y aprobación ética. El autor ha seguido los protocolos de confidencialidad de su institución, ha obtenido el consentimiento informado de las pacientes, y cuentan con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. El autor declara que no utilizó ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.
