Introducción
La vejiga hiperactiva es un síndrome del piso pélvico caracterizado por la presencia de urgencia miccional aislada o en combinación con otros síntomas, como aumento de la frecuencia miccional y nicturia, con o sin incontinencia urinaria de urgencia asociada, en ausencia de infección de vías urinarias o de alguna otra enfermedad demostrable1,2; es decir, sus síntomas son coincidentes con síntomas del tracto urinario inferior de llenado1.
En personas adultas, la prevalencia general de la vejiga hiperactiva es del 11,8%3, pero en mujeres esta varía entre el 16,8%4 y el 43,1%5. Es una afección prevalente en la población adulta, que se incrementa con el aumento de la edad6.
La etiopatogenia de la vejiga hiperactiva es multifactorial y no está bien aclarada. Sus causas pueden ser de origen neurogénico, urotelial, miogénico, vascular, inflamatorio o idiopático7. Se presenta un aumento de la contractilidad del detrusor (hiperactividad del detrusor) debido a la hipersensibilidad de los receptores muscarínicos (M2 o M3)7,8. La acetilcolina liberada en las vías del sistema nervioso parasimpático desencadena la activación de los receptores M3, implicados en la contracción vesical9. Por otro lado, la activación de los receptores M2 genera una reducción del monofosfato cíclico de adenosina, previniendo la relajación7. De tal manera, alguno de estos mecanismos puede producir la sintomatología característica de la vejiga hiperactiva7,9.
Se sabe de diferentes factores de riesgo asociados con la vejiga hiperactiva, como la edad avanzada, la menopausia, el antecedente de parto (vaginal o cesárea), la obesidad y el estreñimiento crónico, entre otros, por lo que existen múltiples causas posibles8,10.
La mayoría de las mujeres con vejiga hiperactiva presentan un importante deterioro de la calidad de vida, del sueño, de la función sexual y psicosocial, con elevadas tasas de depresión y ansiedad11, además de manifestar un mayor tiempo de trabajo perdido, con disminución en la productividad laboral12. Así, además de las consideraciones clínicas, representa una carga económica importante tanto individual como colectiva12.
El diagnóstico de la vejiga hiperactiva suele ser clínico; en la gran mayoría de los casos puede establecerse con la historia clínica, la anamnesis y la exploración física, sin necesidad de recurrir a procedimientos diagnósticos complejos o invasivos. Sin embargo, en casos en que exista incertidumbre con respecto al diagnóstico, resulta de utilidad la evaluación urodinámica13.
Con relación al tratamiento, en la actualidad existen diversas opciones terapéuticas, siendo la primera línea la terapia conductual (cambios en estilo de vida, recomendaciones higiénico-dietéticas) y los ejercicios del piso pélvico con entrenamiento vesical (biofeed-back del piso pélvico); en la segunda línea están los fármacos, principalmente los anticolinérgicos/antimuscarínicos, y como tercera opción los procedimientos (neuromodulación eléctrica, inyecciones intravesicales de toxina e intervenciones quirúrgicas)14–17.
La presencia de vejiga hiperactiva aumenta con la edad, siendo un problema común entre las mujeres de mediana edad (11-39,5%)18,19. A pesar de los muchos estudios que han abordado este problema en todo el mundo20–22, no se sabe mucho de él en Latinoamérica y Colombia. Merece la pena destacar la prevalencia de dicha condición para la comunidad médica, puesto que es sabido que la sintomatología trae negativas repercusiones en la calidad de vida y la salud sexual debido a su impacto en los aspectos físicos, emocionales, laborales y sociales23–25. Por ello, este estudio tuvo como objetivo evaluar la prevalencia de vejiga hiperactiva y los factores de riesgo asociados en mujeres en posmenopausia en tres clínicas del Eje Cafetero (Armenia, Pereira y Manizales), Colombia.
Método
Estudio transversal en el que se incluyeron 397 mujeres de 50 o más años en posmenopausia, sexualmente activas y residentes en el Eje Cafetero, Colombia. Se reclutaron, entre 2021 y 2024, de las consultas externas de tres clínicas privadas de alta complejidad, que atienden pacientes del régimen de aseguramiento subsidiado y contributivo en el sistema de seguridad social en Colombia. Se excluyeron las pacientes con antecedente de histerectomía, ooforectomía, déficit cognitivo o discapacidad sensorial, y las que no desearon participar. Con un estimado de población consultante de 9000 mujeres, el tamaño de la muestra se calculó con un intervalo de confianza del 95% (IC 95%) y un margen de error del 5%. El tamaño de muestra necesario fue de 369 participantes. Se utilizó muestreo aleatorio simple con una tabla de números aleatorios, logrando la participación de 397 mujeres.
Procedimiento
Un especialista en ginecología y obstetricia, en cada una de las clínicas participantes, evaluó los criterios de elegibilidad de las pacientes para su ingreso al estudio. Se les explicaron los objetivos del estudio y se resolvieron las dudas. Subsiguiente a esto, se solicitó la firma del consentimiento informado y se diligenció el instrumento International Consultation on Incontinence Questionnaire Overactive Bladder (ICIQ-OBA)26. La información se recolectó a partir de la revisión de las historias clínicas electrónicas de las mujeres seleccionadas. Las mujeres diligenciaron un formulario autoadministrado que incluía puntos que abordaban los hábitos (uso de alcohol, consumo de sustancia ilegal o de cigarrillo) y las variables sociodemográficas y sexuales. Los datos fueron diligenciados por una enfermera profesional especialista en epidemiología contratada para esta investigación, en un formato de recolección diseñado para tal fin, previa codificación de las variables del estudio. Se tomaron las medidas necesarias para proteger la identidad y la privacidad de las mujeres participantes durante la extracción de los datos, mediante códigos numéricos para la identificación de cada una de las pacientes con el fin de garantizar la confidencialidad de la información. Además, los datos se archivaron y protegieron por medio de claves de acceso y encriptación conocidas solo por el investigador principal.
El ICIQ-OBA26 comprende cuatro ítems, con una escala Likert de cinco opciones según la gravedad de los síntomas en las últimas 4 semanas: 0 = nunca, 1 = algunas veces, 2 = bastantes veces, 3 = la mayor parte de las veces, 4 = siempre. Fue diseñado para evaluar los síntomas de vejiga hiperactiva y su repercusión en la calidad de vida. Los síntomas evaluados son nicturia, urgencia urinaria, frecuencia diurna e incontinencia urinaria de urgencia. La confiabilidad test-retest es de 0,8 y la consistencia interna α de Cronbach es de 0,86. La repercusión en la calidad de vida se evalúa con una pregunta para cada síntoma mediante una escala numérica de 0 («no me afecta nada») a 10 («me afecta mucho»). La gravedad de los síntomas asociados con vejiga hiperactiva se reporta con las siguientes equivalencias: ocurre «algunas veces» = leve, ocurre «bastantes veces» = moderada y ocurre «la mayor parte de las veces» o «siempre» = grave. Para el puntaje de la afección en la calidad de vida, según el síntoma evaluado, genera tres categorías: 0 a 3 puntos = afección nula o mínima, 4 a 6 puntos = afección moderada y 7 a 10 puntos = afección grave. En este estudio, la nicturia se refería a despertarse por la noche al menos dos veces para orinar27,28, y se subcategorizó en vejiga hiperactiva seca y vejiga hiperactiva húmeda, según se asociara o no con incontinencia urinaria29,30.
Los cuatro ítems puntuados del ICIQ-OAB son:
- 1) ¿Con qué frecuencia orina durante el día? (frecuencia miccional).
- 2) Durante la noche, ¿cuántas veces tiene que levantarse para orinar, en promedio? (nicturia).
- 3) ¿Tiene que correr al baño para orinar? (urgencia).
- 4) ¿Se le escapa la orina antes de poder llegar al baño? (incontinencia urinaria de urgencia).
Cada ítem va seguido de la pregunta “¿Cuánto le molesta esto?”, que se puntúa en una escala analógica visual de 0 (nada) a 10 (mucho); esto ayuda a comprender en qué medida los síntomas específicos afectan psicológicamente a las encuestadas.
La combinación de síntomas constituyó los criterios para la subcategorización:
- a) Vejiga hiperactiva seca: urgencia y frecuencia; urgencia y nicturia; urgencia y frecuencia y nicturia.
- b) Vejiga hiperactiva húmeda: urgencia e incontinencia de urgencia; urgencia, frecuencia e incontinencia de urgencia; urgencia, nicturia e incontinencia de urgencia; urgencia, frecuencia, nicturia e incontinencia de urgencia.
Variables medidas
Se incluyeron variables sociodemográficas (edad, raza, nivel de escolaridad, estrato socioeconómico, estado civil, ocupación, procedencia, afiliación a seguridad social y religión), peso, talla e índice de masa corporal (IMC, kg/m2); hábitos (ingesta de alcohol, tabaquismo, consumo de sustancias psicoactivas y actividad física); antecedentes de salud sexual y reproductiva (edad de la menarquia, edad de la primera relación sexual, edad del primer parto, paridad, gestaciones, edad de la menopausia, tiempo en menopausia, uso de terapia hormonal de la menopausia, antecedente de abuso o violencia sexual); comportamiento sexual (orientación sexual, edad de inicio de la actividad sexual, número de parejas sexuales, práctica sexual [coito vaginal, coito anal, masturbación], tiempo de convivencia en pareja, disfunción sexual en la pareja, infidelidad y frecuencia de relaciones sexuales al mes); síntomas y gravedad de vejiga hiperactiva, y factores asociados.
Análisis estadístico
Las variables cuantitativas se presentan como mediana y rango, y las cualitativas con medidas de frecuencia absoluta y relativa. Se determinó la prevalencia de tamizaje positivo para vejiga hiperactiva en el total de la población estudiada, y se exploró la asociación estadística con variables sociodemográficas, salud sexual y reproductiva, y personales, por análisis bivariado con odds ratio (OR) e IC 95%. La información fue procesada y analizada en el software IBM SPSS® Statistics versión 25.0.
Aspectos éticos
La investigación fue aprobada por el Comité de Ética en Investigación clínica; se cumplieron los principios éticos de beneficencia, justicia y respeto. Conforme la legislación colombiana vigente para investigación en salud, el estudio representa un mínimo riesgo para las participantes31. Según la Declaración de Helsinki32, las mujeres participaron de forma voluntaria. Se les garantizó la confidencialidad y el anonimato, y se solicitó la firma del consentimiento informado.
Resultados
En el tiempo de desarrollo de la investigación se atendieron 9586 mujeres en los servicios de ginecología de las tres clínicas participantes, de las cuales 2857 resultaron elegibles; de estas, 397 fueron seleccionadas para participar en la investigación, de acuerdo al tamaño de muestra calculado.
La edad media de las participantes fue de 53,79 ± 12,68 años (inferior 50 y superior 93). La muestra poblacional se dividió en cuatro grupos etarios: 50-59 años (39,79%, n = 158/397), 60-69 años (30,98%, n = 123/397), 70-79 años (18,89%, n = 75/397) y ≥ 80 años (10,32%, n = 41/397). El 89,92% pertenecían al régimen contributivo, el 87,15% residían en zona urbana y el 83,87% afirmaron profesar la religión católica. En la
Tabla 1. Características sociodemográficas de las mujeres participantes, Eje Cafetero, Colombia, 2021-2024
| Variables | n (%) |
|---|---|
| Edad (años), media ± DE | 53,79 ± 12,68 |
| Edad de la pareja, media ± DE | 57,94 ± 6,31 |
| Talla (cm) | 1,64,72 ± 3,59 |
| Peso (kg) | 65,98 ± 7,43 |
| IMC (kg/m2) | 24,29 ± 8,73 |
| Raza, n (%) | |
| Hispánicas | 168 (42,31%) |
| Afrocolombianas | 155 (39,04%) |
| Indígenas | 74 (18,63%) |
| Estado civil, n (%) | |
| Casadas o unión libre | 191 (48,11%) |
| Solteras | 59 (14,86%) |
| Separadas o divorciadas | 99 (24,93%) |
| Viudas | 48 (12,09%) |
| Nivel de escolaridad, n (%) | |
| Básica | 28 (7,05%) |
| Media | 167 (42,06%) |
| Técnica | 107 (26,95%) |
| Superior | 95 (23,92%) |
| Estrato socioeconómico, n (%) | |
| Alto | 66 (16,62%) |
| Medio | 179 (45,08%) |
| Bajo | 152 (38,28%) |
| Ocupación, n (%) | |
| Ama de casa | 203 (51,13%) |
| Empleada | 131 (32,99%) |
| Desempleada | 48 (12,09%) |
| Pensionada | 15 (3,77%) |
|
DE: desviación estándar; IMC: índice de masa corporal. |
|
En cuanto a los hábitos, el 18,89% eran fumadoras, con una mediana de 10 cigarrillos por día (rango: 3-20). El 81,36% ingerían alcohol de manera social (cuatro copas o cinco cervezas por ocasión). El consumo de sustancias psicoactivas fue aceptado por el 6,29%. El sedentarismo estuvo presente en el 54,37% de las mujeres participantes.
Con relación al comportamiento sexual, la orientación sexual fue sobresalientemente heterosexual (82,36%). Para la edad de inicio de la actividad sexual, el promedio fue de 16,42 ± 2,41 años. El número de parejas sexuales arrojó una mediana de 7 (rango: 1-19). La práctica sexual más frecuente fue el coito vaginal (100%), y la menos usual el coito anal (21,15%); la masturbación fue considerada una práctica frecuente para el 33,24%. El 36,27% reportaron más de 20 años de tiempo de convivencia en pareja. El 56,92% afirmaron que la pareja presentaba alguna disfunción sexual. El 42,31% refirieron que la pareja le había sido infiel y el 19,89% afirmaron haber sido infiel por lo menos en una ocasión.
En cuanto al número de relaciones sexuales en el mes pasado (tiempo definido como el lapso de los 30 días anteriores), la mediana fue de 3 (rango: 0-7).
El 12,09% de las mujeres informaron haber sufrido alguna forma de violencia sexual a lo largo de la vida, mientras que el 5,03% reportaron abuso sexual por parte de la pareja en el último mes.
Respecto a los antecedentes de salud sexual y reproductiva, la edad de la menarquia fue de 13,79 ± 2,56 años, la edad de la primera relación sexual fue de 16,93 ± 2,85 años y la edad del primer parto fue de 17,94 ± 2,68 años; se obtuvo una mediana de 4 hijos (rango: 0-11) en la paridad (relación 2 partos vía vaginal y 1 vía cesárea por mujer), y para las gestaciones la mediana fue de 5 (rango: 0-15).
La edad de la menopausia reportó una media de 49,75 ± 3,96 años (inferior: 36 y superior: 57) y el tiempo en menopausia fue de 9,85 ± 3,84 años (3-18). El 9,31% utilizaban terapia hormonal de la menopausia, con predominio de la oral (70,27%).
La prevalencia de vejiga hiperactiva en la población total fue del 38,79% (n = 154/397) y la de incontinencia urinaria de urgencias aislada del 48,11% (n = 191/397). La prevalencia de vejiga hiperactiva por grupos etarios se describe en la figura. 1. Las dos patologías se presentaron juntas en el 15,36% (n = 61/397), siendo ambas claramente más frecuentes en los grupos de mayor edad y con más tiempo en menopausia.
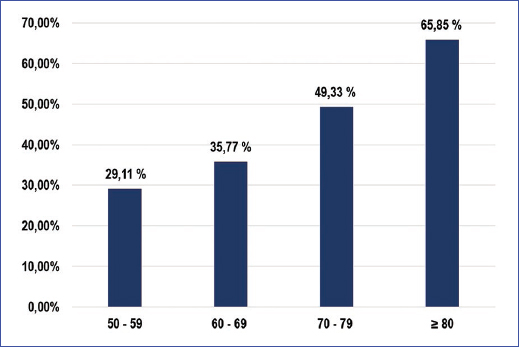
Figura 1. Prevalencia de vejiga hiperactiva en mujeres posmenopáusicas (n = 397) del Eje Cafetero, Colombia, 2021-2024.
El síntoma predominante fue la urgencia urinaria, presente en el 88,96% (n = 137/154) de las mujeres con vejiga hiperactiva, seguida de la nicturia en el 78,57% (n = 121/154), la frecuencia urinaria en el 68,83% (n = 106/154) y la incontinencia urinaria de urgencia en el 57,79% (n = 89/397). La mediana de los síntomas fue de 2 (rango: 1-4). El 96,75% (n = 149/154) refirieron más de un síntoma, además de urgencia urinaria. El 20,77% (n = 32/154) de las participantes reportaron cuatro síntomas (Tabla 2).
Tabla 2. Sintomatología de las mujeres con vejiga hiperactiva, Eje Cafetero, Colombia, 2021 – 2024 (n = 154)
| Síntoma | n (%) |
|---|---|
| Urgencia urinaria, frecuencia urinaria diurna y nicturia | 65 (42.20%) |
| Urgencia urinaria e incontinencia urinaria de urgencia | 69 (44.80%) |
| Urgencia urinaria y frecuencia urinaria diurna | 73 (47.40%) |
| Urgencia urinaria y nicturia | 75 (48.70%) |
| Incontinencia urinaria de urgencia | 89 (57.79%). |
| Frecuencia urinaria diurna | 106 (68.83%) |
| Nicturia | 121 (78.57%) |
| Urgencia urinaria | 137 (88.96%) |
La mediana en la frecuencia miccional en el día fue de 9 (rango: 1-11) y en la noche de 3 (rango: 1-5). La infección urinaria en el último mes se detectó en el 23,92% (n = 95/397). Al momento de la realización de la encuesta ICIQ-OAB, el 69,52% (n = 276/397) se encontraban recibiendo algún tipo de antibiótico de forma empírica por la sintomatología urinaria.
El 42,33% (n = 58/137) de las mujeres con urgencia urinaria manifestaron síntomas de moderados (19,7%) a graves (22,62%), con un significativo aumento de la gravedad de los síntomas con el incremento de la edad y el mayor tiempo en menopausia. En general, las mujeres ≥ 80 años reportaron mayor prevalencia de síntomas graves (77; 77%); sin embargo, se observó un incremento de síntomas moderados-graves a partir de los 60 años (Fig. 2).
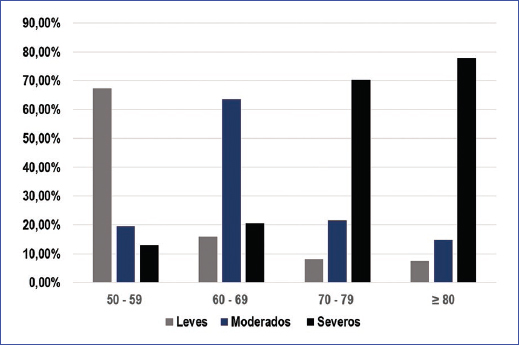
Figura 2. Prevalencia de la gravedad de los síntomas de vejiga hiperactiva en mujeres (n = 154) del Eje Cafetero, Colombia, 2021-2024.
La incontinencia urinaria de urgencia fue el síntoma más molesto, con el 36,36% (n = 56/154); el 16,88% de las mujeres la reportaron como moderada y el 19,48% como grave.
Todas las participantes informaron alguna molestia relacionada con necesidad incómoda de orinar (78,08%, n = 310/397), despertarse por la noche por ganas de orinar (66,24%, n = 263/397), micción nocturna (57,68%, n = 229/397), pérdida de orina asociada con fuerte deseo de orinar (48,11%, n = 191/397), pérdida accidental de pequeñas cantidades de orina (35,76%, n = 142/397) y necesidad repentina de orinar con poco o ningún aviso (27,45%, n = 109/397).
Los síntomas graves fueron más frecuentes en las mujeres sin actividad sexual (20,12%, n = 31/154) en el último mes, respecto de las sexualmente activas (64,51% vs. 34,14%, respectivamente; p < 0,05). Las afrodescendientes representaron el 62,93% de la población con síntomas moderados. Los síntomas leves fueron similares tanto en las de origen urbano como en las de origen rural (53,74% y 49,51%, respectivamente; p = 0,075).
La prevalencia de vejiga hiperactiva aumentó con el tiempo en menopausia ≥ 10 años (OR: 9,36; IC 95%: 3,48-26,15; p < 0,001), la edad ≥ 60 años (OR: 7,42; IC 95%: 2,86-19,71; p < 0,001) y tener vaginitis atrófica (OR: 6,86; IC 95%: 2,83-16,62 p < 0,001). Por otro lado, la prevalencia de vejiga hiperactiva disminuyó conforme aumentaba el nivel educativo (OR: 0,15; IC 95%: 0,03-0,69; p < 0,001) (Tabla 3).
Tabla 3. Factores asociados a vejiga hiperactiva en mujeres en posmenopausia, Eje Cafetero, Colombia, 2021-2024
| Variable | Desenlace | OR | IC 95% | |
|---|---|---|---|---|
| Con VH | Sin VH | |||
| Tiempo en menopausia ≥ 10 años | 27,45% | 3,88% | 9,36 | 3,48-26,15 |
| Edad ≥ 60 años | 27,45% | 4,85% | 7,42 | 2,86-19,71 |
| Vaginitis atrófica | 33,33% | 6,79% | 6,86 | 2,83-16,62 |
| Diabetes | 27,45% | 5,82% | 6,12 | 2,47-15,79 |
| Tabaquismo | 19,60% | 5,10% | 4,78 | 1,71-13,78 |
| Tener prolapso genital | 21,56% | 5,82% | 4,45 | 1,62-12,15 |
| IMC ≥ 25 kg/m2 | 15,68% | 4,85% | 3,65 | 1,22-11,12 |
| Ingesta de alcohol | 21,56% | 7,776% | 3,27 | 1,32-8,43 |
| Estreñimiento | 15,68% | 5,82% | 3,19 | 1,08-9,37 |
| Antecedente de cáncer | 25,49% | 10,67% | 2,86 | 1,21-6,88 |
| Consumo de café | 27,45% | 12,62% | 2,62 | 1,14-6,26 |
| Medicamentos | 31,37% | 15,53% | 2,49 | 1,12-5,49 |
| Mayor nivel educativo | 88,23% | 98,05% | 0,15 | 0,03-0,69 |
| Actividad física | 84,31% | 95,14% | 0,27 | 0,12-0,87 |
| No consumo de alimentos irritantes | 82,35% | 94,17% | 0,29 | 0,11-0,84 |
|
IC 95%: intervalo de confianza del 95%; IMC: índice de masa corporal; OR: odds ratio; VH: vejiga hiperactiva. |
||||
La hipertensión arterial, la dislipidemia, el hipotiroidismo, la ocupación y el nivel de ingresos no mostraron una relación estadísticamente significativa (todos p > 0,05).
Discusión
En el Eje Cafetero (Colombia), en esta investigación, la prevalencia de vejiga hiperactiva en mujeres en posmenopausia fue del 38,79%, variando entre el 29,11% y el 65,85%. El síntoma predominante fue la urgencia urinaria (88,96%), seguida de la nicturia (78,57%) y la frecuencia miccional (68,83%). También se encontró que tanto la frecuencia miccional como la gravedad de los síntomas se asociaron con la edad y el mayor tiempo en menopausia. Los resultados de esta prevalencia contrastan, de manera significativa, con lo reportado por Coyne et al.6 en los Estados Unidos de América en 2013, donde la prevalencia en mujeres osciló entre el 20% y el 30%, pero se trató de una encuesta realizada a través de Internet. Por su parte, Chuang et al.33, en China, Taiwán y Corea del Sur, en 2017, hallaron una prevalencia general del 20,8% (en mujeres del 22,1% y en hombres del 19,5%), con un aumento significativo con la edad, del 10,8% en las personas de 40-44 años al 27,9% en las mayores de 60 años (p = 0,001). Aun cuando nuestros hallazgos se alinean con el 39,5% reportado por Przydacz et al.18 en Polonia en 2020 (edad media de 60,7 años), a su vez estos encontraron que la prevalencia aumentó con la edad. Con esto se evidencia la clara relación entre la aparición de vejiga hiperactiva y la mediana edad en las mujeres.
En cuanto a los factores asociados a la vejiga hiperactiva que se logró establecer en esta investigación, se encontró que todos ellos concuerdan, en términos generales, con lo descrito en Irán por Hakimi et al.34 en 2018, quienes destacan como factores predictores de vejiga hiperactiva los sudores nocturnos, el prolapso genital, la episiotomía, la enfermedad varicosa, el analfabetismo o educación primaria, la presión arterial sistólica > 140 mmHg y la falta de actividad física. Por otra parte, según Wang et al.19, la edad avanzada, el bajo nivel educativo, el trabajo manual, el consumo de alcohol, el matrimonio, la menopausia, la paridad elevada y el parto vaginal también contribuyeron significativamente al riesgo de vejiga hiperactiva. Resultados similares reportaron Ninomiya et al.35 en Kyoto, Japón, en 2018, quienes al analizar las respuestas de 4804 mujeres (edad promedio: 40,4 años) encontraron una prevalencia de vejiga hiperactiva del 8,1%; la edad ≥ 40 años, el IMC ≥ 25 kg/m2 y el estreñimiento fueron factores de riesgo comunes.
Respecto al estado menopáusico, Park et al.36, en 2024, en 3469 mujeres coreanas de mediana edad, encontraron que la prevalencia de vejiga hiperactiva (particularmente la nicturia) aumentó con la etapa menopáusica, siendo la asociación más obvia en mujeres con otros síntomas menopáusicos. Similares hallazgos reportan Chen et al.37 en China, al documentar en 351 mujeres médicas con síntomas menopáusicos que tendían a presentar una mayor prevalencia de vejiga hiperactiva y de síntomas más graves, observando una significativa correlación positiva entre la progresión de la menopausia y la gravedad de la vejiga hiperactiva.
En lo referente al papel del sobrepeso y la obesidad, representados por un incremento del IMC, en 1351 mujeres en Kuwait, aquellas con sobrepeso u obesidad mostraron una mayor probabilidad de desarrollar una frecuencia miccional anormal diurna y nocturna (p ≤ 0,01)38. A medida que aumenta el IMC, también lo hacen la sintomatología y la incomodidad percibida, y empeora la calidad de vida, de las mujeres con vejiga hiperactiva.
Los trastornos de vías urinarias inferiores en la infancia también se consideran factores de riesgo (frecuencia miccional, OR: 1,9, IC 95%: 1,3-2,6; nicturia, OR: 2,3, IC 95%: 1,5-3,5; incontinencia urinaria, OR: 2,6, IC 95%: 1,1-5,9; infecciones urinarias, OR: 2,6; IC 95%: 1,5-4,5; y enuresis nocturna, OR: 2,7, IC 95%: 1,3-5,5; p < 0,01)39.
El antecedente de cirugía antiincontinencia (colposuspensión de Burch, mini-cabestrillo, cabestrillo retropúbicos o transobturador) se asocia a vejiga hiperactiva de novo (4,3-18,5%), tal como reportan Schimpf et al.40 en su metaanálisis. De igual manera lo expresan Fusco et al.41 luego de identificar 28 ensayos clínicos controlados aleatorizados, con un total de 15.855 pacientes incluidas en su metaanálisis.
Si bien los pacientes ancianos vulnerables a menudo pueden tener evidencia de disfunción del tracto urinario, la vejiga hiperactiva y la incontinencia urinaria de urgencia deben entenderse como un síndrome geriátrico multifactorial, además de evaluarse en el contexto de la línea de base médica y funcional, así como de los factores de riesgo precipitantes42. Al ser pacientes que presentan más pérdida de calidad de vida y baja autoestima, sienten vergüenza y se aíslan, buscando alternativas conductuales para evitar y disminuir los episodios de urgencia urinaria43,44. Adicionalmente, se ha comprobado una mayor tasa de depresión grave y ansiedad en pacientes con vejiga hiperactiva e incontinencia urinaria45, detectándose una fuerte asociación entre la vejiga hiperactiva y la depresión, así como un aumento progresivo en el riesgo de depresión a medida que aumenta la gravedad de la vejiga hiperactiva46.
Los hallazgos de esta investigación son estadísticamente confiables y ponen en la palestra preguntas e inquietudes que invitan a reflexionar y adelantar, en el futuro, análisis más detallados de los factores socioculturales, quirúrgicos, mentales y de comorbilidad que influyen sobre la presencia de vejiga hiperactiva en la mujer que envejece.
Entre las fortalezas del estudio destaca el importante número de participantes, así como la metodología utilizada tanto para el cálculo del tamaño de la muestra como para el tipo de muestreo, disminuyendo el riesgo de sesgos de selección. Entre las limitaciones hay que señalar que no se incluyeron mujeres con histerectomía ni ooforectomía, que pueden ser importantes factores de riesgo.
Es indispensable materializar más y mejores investigaciones en Colombia y Suramérica, en las que se incluya una mayor diversidad y más número de participantes, para poder diseñar y ejecutar programas de educación tanto en pacientes como en el personal de salud.
Conclusiones
La vejiga hiperactiva es una condición frecuente entre las mujeres del Eje Cafetero, incrementándose con el aumento de la edad y el tiempo en menopausia. El personal que atiende a las mujeres mayores debe explorarlas a fin de prevenir sus catastróficas complicaciones.
Agradecimientos
El autor agradece a los doctores Carlos Díaz Támara y Jacinto Sánchez Angarita, al personal de Urologyn Care, a Hathor, Clínica Sexológica, y a la doctora Lilian Orozco Santiago, quienes fueron de ayuda fundamental para la realización de esta investigación.
Financiamiento
El autor declara no haber recibido financiamiento para este estudio.
Conflicto de intereses
El autor declara no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. El autor declara que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki. Los procedimientos fueron autorizados por el Comité de Ética de la institución.
Confidencialidad, consentimiento informado y aprobación ética. El autor ha seguido los protocolos de confidencialidad de su institución, ha obtenido el consentimiento informado de las pacientes, y cuenta con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. El autor declara que no utilizó ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.
